1. Một số điều cần biết về ung thư phổi
Theo ghi nhận số liệu ung thư vào năm 2018, toàn cầu đã có hơn 2 triệu trường hợp ung thư phổi mới phát hiện, hơn 1,7 triệu trường hợp tử vong, khiến cho ung thư phổi trở thành bệnh ung thư thường gặp và có tỉ lệ tử vong cao đứng thứ hai (sau ung thư gan) ở nước ta.
Trong hai thập kỷ 80-90, hóa trị là phương tiện trị liệu chính duy nhất giúp xoa dịu cho những bệnh nhân ở giai đoạn muộn. Hóa trị giúp kéo dài thời gian sống thêm từ khoảng 6 tháng lên đến 8 tháng và tăng tỷ lệ bệnh nhân sống sau một năm lên gần gấp 2 lần so không điều trị ở nhóm bệnh nhân này. Mặc dù đã có nhiều nỗ lực tìm kiếm các hóa trị mới nhưng không có sự cải thiện kết quả điều trị ngọan mục nào được ghi nhận. Những năm gần đây, các liệu pháp ngắm trúng đích đã mang lại làn gió mới trong việc trị liệu ung thư phổi không tế bào nhỏ với việc cải thiện ngoạn mục sống còn và tăng chất lượng sống cho người bệnh.
2. Liệu pháp nhắm trúng đích là gì?
Một trong những đặc điểm cơ bản nhất của tế bào ung thư là sự xuất hiện của đột biến của các gen chịu trách nhiệm tăng trưởng tế bào (gọi là oncogenes). Liệu pháp điều trị nhắm trúng đích là phương pháp tác động vào các phân tử đặc hiệu cần thiết cho quá trình sinh ung thư và phát triển khối u (Các oncogenes và những protein tạo ra bởi các oncogenes này); tác động vào các thụ thể nằm trên màng tế bào hoặc trong tế bào.
Liệu pháp trúng đích trong điều trị ung thư có 2 nhóm.
· Kháng thể đơn dòng (monoclonal antibodies): là liệu pháp điều trị trúng đích tác động trên thụ thể phần ngoài màng tế bào.
· Thuốc trọng lượng phân tử nhỏ (small molecule medicines): Tác động vào thụ thể từ bên trong tế bào. Các thuốc này dành cho nhóm bệnh nhân có đột biến gen với các dấu ấn sinh học đặc trưng.
3. Các loại thuốc sử dụng trong liệu pháp đích trong điều trị ung thư phổi
3.1 Kháng thể đơn dòng:
- Bevacizumab: là kháng thể đơn dòng gắn vào VEGF (vascular endothelial growth factor: yếu tố tăng trưởng nội mạc mạch máu) ngăn cản sự họat hóa các thụ thể tyrosine kinase thông qua VEGF thiết yếu cho quá trình tân tạo mạch máu.. Bevacizumab được sử dụng kết hợp với hóa trị, (cho thời gian sống thêm đạt được 12.3 tháng so với 10.3 tháng ở nhóm dung hóa trị đơn thuần), kết hợp với thuốc đích khác (Erlotinib, theo nghiên cứu JO25567), giúp đạt được PFS lên tới 13.7 tháng. Bevacizumab cũng được kết hợp với thuốc miễn dịch (Atezolizumab, theo nghiên cứu IMPOWER150). Lưu ý: Bevacizumab được chỉ định điều trị bước một ở bệnh nhân ung thư phổi không tế bào nhỏ, không vảy, không có tiền sử ho máu trước đó.
- Ramucirumab: là thuốc tái kết hợp của kháng thể đơn dòng gắn vào thụ thể VEGF. Ramucirumab được điều trị bước 1 ở nhóm bệnh nhân ung thư phổi NSCLC, có đột biến EGFR (theo nghiên cứu REPLAY) giúp đạt được PFS là 19.4 tháng khi kết hợp Ramucirumab+Erlotinib so sánh với 12.4 tháng ở nhóm dùng Erlotinib. Từ năm 2020, Ramucirumab/Erlotinib đã được chỉ định cho điều trị bước 1 cho bệnh nhân ung thư phổi NSCLC, có đột biến EGFR. Ramucirumab được điều trị kết hợp với hóa trị (Docetaxel) trong điều trị các bước sau (theo nghiên cứu REVEL), giúp đạt được thời gian sống thêm toàn bộ là 10.5 tháng soi với nhóm dùng Docetaxel đơn thuần là 9.1 tháng.
- Cetuximab: Là kháng thể đơn dòng gắn vào EGFR. Cetuximab khi kết hợp với hóa trị (Cisplatin/vinorebine) cũng giúp đạt được thời gian sống thêm toàn bộ là 11.3 tháng, tuy nhiên do độc tính hạ bạch cầu cao nên không được khuyến cáo rộng rãi.
3.2 Các thuốc trọng lượng phân tử nhỏ
Nhờ sự phát triển của khoa học kỹ thuật, hiện tại chúng ta có thể xác định các đột biến gen nhất định để sử dụng thuốc điều trị nhắm đích đặc hiệu. Các gen đột biến thường làm ung thư phát triển và di căn. Những loại thuốc nhắm đích giúp khóa những gen đột biến, ngăn chặn phát triển và thu gọn khối u.
Theo nghiên cứu và các báo cáo thống kê, có khoảng 20% người bệnh ung thư phổi là do đột biến 1 trong 5 gen EGFR, ALK, ROS1, BRAF và KRAS. Vì vậy, trong việc nghiên cứu lựa chọn các loại thuốc liệu pháp điều trị trúng đích trong điều trị bệnh ung thư phổi, FAD cũng phân ra từng loại thuốc điều trị ung thư phổi theo từng loại đột biến gen khác nhau.
| STT | Loại đột biến | Tần suất | Thuốc điều trị |
| 1 | AKT1 | 1% | Hiện chưa có thuốc đặc trị |
| 2 | ALK | 3-7% | crizotinib, ceritinib, Alectinib, brigatinib |
| 3 | BRAF | 1-3% | Dabrafenib/trametinib |
| 4 | DDR2 | 4% | Hiện chưa có thuốc đặc trị |
| 5 | EGFR | 10-35% | Thế hệ 1: Gefitinib, erlotinib Thế hệ 2: Afatinib, Dacomitinib Thế hệ 3: Osimertinib |
| 6 | FGFR1 | 20% | Hiện chưa có thuốc đặc trị |
| 7 | HER2 | 2-4% | Hiện chưa có thuốc đặc trị |
| 8 | KRAS | 15-25% | Giảm nhạy với EGFR TKIs, Hiện chưa có thuốc đặc trị |
| 9 | MET exon 14 skipping mutation | 2-4% | Capmatinib, Crizotinib |
| 10 | NRAS | 1% | Hiện chưa có thuốc đặc trị |
| 11 | NTRK1(TRKA) |
| Hiện chưa có thuốc đặc trị |
| 12 | PIK3CA | 1-3% | Hiện chưa có thuốc đặc trị |
| 13 | PTEN | 4-8% | Hiện chưa có thuốc đặc trị |
| 14 | RET | 1% | Selpercatinib, Cabozantinib, Vandetanib. |
| 15 | ROS1 | 1% | Ceritinib, Crizotinib, Entrectinib. |
| 16 | NTRK | Larotrectinib, Entrectinib | |
| 17 | ERBB2 (HER2) mutations | Ado-Trastuzumab emtansine | |
| 18 | TMB (Tumor mutational burden) |
| Nivolumab + ipilimumab |
a. Đột biến EGFR
Đối với ung thư phổi, đột biến EGFR (Epidermal growth factor receptor - thụ thể của yếu tố tăng trưởng biểu bì) là đích nhắm điều trị đầu tiên được chấp thuận và hiện vẫn tiếp tục được nghiên cứu đến ngày nay. Đây là loại đột biến gen thường gặp nhất ở bệnh nhân ung thư phổi, đặc biệt là trên dân số Châu Á, bệnh nhân nữ, không hút thuốc lá và tế bào ung thư phổi có nguồn gốc từ biểu mô tuyến. Theo nghiên cứu, ở Việt Nam, cứ 100 bệnh nhân ung thư phổi có khoảng 40-50 người mang đột biến gen EGFR. Trong các dạng đột biến EGFR thì 85% là đột biến “kinh điển” ở Exon 19 và Exon 21. Khi đột biến gen EGFR xảy ra, các thụ thể tyrosine kinase này tự bản thân có khả năng kích hoạt con đường nội bào, dẫn đến quá trình tăng sinh một cách vô tổ chức của các tế bào ung thư.
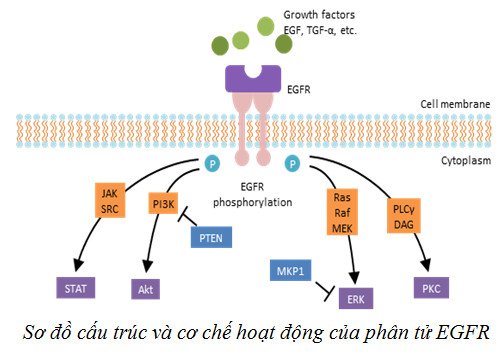
Nhóm thuốc cho bệnh nhân có đột biến gen EGFR. Hiện nay, EGFR-TKI có 3 thế hệ đang được sử dụng
- Nhóm thuốc thế hệ 1 bao gồm Erlotinib và Gefitinib. Cả hai thuốc có hiệu quả điều trị tương đương nhau, giúp cải thiện chất lượng cuộc sống, tăng tỉ lệ đáp ứng bướu, kéo dài thời gian bệnh không tiến triển thêm 5-6 tháng so với hóa trị. Việc sử dùng Erlotinib hoặc Gefitinib cho nhóm bệnh nhân ung thư phổi giai đoạn IV, đã được điều trị hóa chất trước đó, có đột biến EGFR dương tính, cũng giúp đạt được thời gian sống thêm không bệnh từ 8.3 tháng đến 10 tháng, với độc tính độ III, IV thấp.
- Nhóm thuốc thế hệ 2 bao gồm Afatinib và Dacomitinib. Afatinib, giúp kéo dài thời gian sống thêm không bệnh lên 11.1 tháng
- Nhóm thuốc thế hệ 3 bao gồm Osimertinib. Tương tự nhóm thuốc thế hệ 2, Osimertinib cũng có khả năng ức chế hoạt động của đột biến gen EGFR một cách bền vững, không hồi phục. Đặc biệt, nó còn có thể ức chế đột biến gen T790M. Đây là một loại đột biến gen làm tăng khả năng thất bại điều trị mà thuốc thế hệ 1 và 2 không có tác dụng. Nó xuất hiện ở khoảng 60% trường hợp người bệnh ung thư phổi không tế bào nhỏ điều trị thuốc nhắm trúng đích EGFR thế hệ 1 hoặc 2 sau khoảng thời gian 9.7-13 tháng. Việc sử dung Osimertinib bước 1 giúp đạt được thời gian sống thêm không bệnh là 19 tháng (nghiên cứu FLAURA).
b. Các đột biến thường gặp khác
ALK là viết tắt của anaplastic lymphoma kinase, tức là kinase của u lymphôm mất biệt hóa; cũng có nghĩa là ALK tyrosine kinase receptor. ALK được khuếch đại, đột biến và sắp xếp lại trong một số ung thư, bao gồm lymphôm tế bào lớn mất biệt hóa, u nguyên bào thần kinh và UTPKTBN. Các biến đổi gien hay gặp nhất trong rối loạn chức năng của ALK là những sắp xếp lại của nhiễm sắc thể do sự hợp nhất của nhiều gien. Trong UTPKTBN, khoảng 3-7% có các hợp nhất ALK (ALK fusions). Về lâm sàng, sự hiện diện của các hợp nhất EML4-ALK kết hợp với đề kháng thuốc ức chế tyrosin kinase. Trong đa số lớn trường hợp, những sắp xếp lại của ALK không chồng chéo với các đột biến sinh ung khác trong UTPKTBN.
- Crizotinib: là thuốc kháng ALK, ROS1, 1 số loại của đột biến MET. Với bệnh nhân có đột biến ALK, crizotinib giúp kéo giài thời gian sống thêm không bệnh, tăng tỉ lệ đáp ứng, khống chế các triệu chứng và nâng cao chất lượng cuộc sống, bao gồm cả các bệnh nhân di căn não. Ở nhóm bệnh nhân có đột biến ROS1, Crizotinib giúp đat được thời gian sống thêm không bệnh là 15.9 tháng đến 19.2 tháng
- Ceritinib: là thuốc kháng ALK, ROS1. Trên nhóm bệnh nhân có đột biến ALK, Ceritinib giúp đạt được thời gian sống thêm không bệnh là 16.6 tháng. Trên nhóm bệnh nhân đã được điều trị hóa chất (trên 2 bước) trước đó, có đột biến ALK, Ceritinib cũng giúp kéo giài thời gian không bệnh thêm 5.4 tháng so vói 1.6 tháng khi dùng hóa trị. Trên nhóm bệnh nhân có đột biến ROS1, thời gian sống thêm không bệnh lên tới 19.3 tháng, thời gian sống thêm toàn bệnh trung bình là 24 tháng.
- Lorlatinib: là thuốc kháng TKI thế hệ 3 có thể nhắm trúng đích ALK và ROS1, có thể được sử dụng trên nhóm bệnh nhân đã kháng với điều trị đột biến ALK trước đó.
- Dabrafenib và Trametinib: ức chế kinases theo con đường RAS/RAF/MEK/ERK, ức chế đột biến BRAF. Nghiên cứu cho thấy thời gian sống thêm không bệnh đạt được từ 9.7 tháng tới 10.9 tháng.
- Larotrectinib: Là thuốc kháng đột biến kết hợp gen NTRK. Nghiên cứu trên 55 bệnh nhân cho thấy có hơn 90% bệnh nhân còn sống sau 1 năm, 18% bệnh nhân đáp ứng hoàn toàn.
- Các thuốc khác: Capmatinib cho đột biến MET, Selpercatinib, Cabozantinib và Vandetanib cho đột biến RET
Kết luận: Ung thư phổi không tế bào nhỏ giai đoạn tiến xa là một bệnh lý ác tính có tiên lượng xấu, nhưng từ khi có hóa trị thời gian sống còn đã được kéo dài đáng kể. Việc ứng dụng liệu pháp nhắm trúng đích đã mang lại những thay đổi lớn trong điều trị: kéo dài hơn nữa thờigian sống thêm với mức tác dụng phụ chấp nhận được. Kết quả này chỉ đạt được với việc chọn lựa bệnh nhân thật kỹ càng vì thuốc tác dụng trên nhóm bệnh nhân có đột biến đặc hiệu. Điểm vượt trội so với hóa trị là khả năng ngấm vào hang rào mãu não ở điều trị nhắm trúng đích phân tử có trọng lượng phân tử nhỏ, giúp cho thuốc có thể hiệu quỉa trên bệnh nhân di căn não. Tác dụng phụ ít và khác biệt với các hóa trị giúp các thuốc điều trị nhắm trúng đích phân tử có thể mở rộng chỉ định điều trị cho ngay cả những bệnh nhân có chỉ số họat động thấp (WHO 0-3). Vấn đề tài chính vẫn là rào cản rất lớn cho quá trình điều trị bất kể đã có hỗ trợ từ phía bảo hiểm y tế. Việc phát hiện thêm các đột biến mới, cũng như các thuốc điều trị nhắm trúng đích mới giúp cải thiện chất lượng cuộc sống, kéo dài thời gian sống thêm không bệnh và thời gian sống thêm toàn bộ. Chính vì vậy, có thể nói liệu pháp nhắm trúng đích đã mở ra một viễn cảnh tươi sáng hơn cho bệnh nhân ung thư phổi không tế bào nhỏ giai đọan tiến xa.
BS. Nguyễn Nhật Linh - Khoa Nội I